Tiroit Nodülleri
Tiroit nodülü nedir?
Tiroit bezi içindeki çevre normal dokudan farklı, anormal oluşumlara tiroit nodülü denir. Tiroit nodülleri farklı büyüklüklerde veya sayıda olabilir. Birkaç milimetreden birkaç santimetreye kadar ulaşan, hatta bazen portakal büyüklüğüne varabilen boyutlarda görülebilir.
Hangi sıklıkla görülür?
Tiroit nodüllerinin görülme sıklığı toplumdan topluma ve tanı için kullanılan yöntemlere göre değişmektedir. Örneğin sadece muayene ile saptanan tiroit nodülü oranı %2 ile %6 arasında iken ultrasonografi ile bu oran %19-35 arasında değişmektedir. Otopsi serilerinde ise %8-65 arasında bildirilmiştir. Tiroit hastalıkları konusundaki farkındalıkların artması, görüntüleme tekniklerinin ilerlemesi ve ultrasonografinin daha yaygın kullanılmaya başlanması ile tiroit nodüllerinin saptanma oranı %20-60 arasında artmıştır. Tiroit nodülü tanısı sıklığının artmasıyla beraber tiroit kanseri tanısı da artış göstermiştir. Genellikle saptanan kanserler 2 cm’den küçük olan ve erken evre kanserlerdir. Tedavi şansı çok yüksektir. Bu nedenle tiroit kanserinden ölüm sıklığı paralel bir artış göstermemektedir.
Tiroit nodülleri neden oluşur?
Tiroit nodüllerinin oluşmasına neden olan durumlar çeşitlidir. İyot eksikliği olan bölgelerde yaşayan kişilerde sıklıkla tiroit nodülleri saptanır.
Bazı tiroit hücrelerinin anormal şekilde çoğalıp büyüyerek adenom dediğimiz kanser olmayan iyi huylu yapılar oluşturması sonucunda nodül saptanır. Bazen bu adenom dediğimiz yapılar normalden fazla hormon salgılayarak hipertiroidi (yani tiroit bezinin fazla çalışması) durumuna neden olabilir.
Tiroit dokusu içindeki sıvı dolu boşluklar (yani kistler) nodül şeklinde görülebilir. Tiroit kistleri genellikle iyi huyludur. Ancak kist duvarında anormal hücrelerden oluşan yapılar varsa kanser olasılığı mevcuttur. Tiroit kanseri dediğimiz lenf bezlerine veya vücudun başka yerlerine sıçrama kabiliyeti olan anormal yapıda ve kontrolsüz çoğalan hücrelerin oluşturduğu yapılar da nodül şeklinde görülürler.
Tiroidit dediğimiz tiroit bezinin inflamasyonu (yangısı) ile seyreden durumlarda da nodül veya yalancı nodül (pseudonodule) dediğimiz yapılar görülebilir.
Tiroit nodülleri kimlerde daha fazla görülür?
- Tiroit nodülleri kadınlarda erkeklere oranla daha sık görülür. Her 12-15 genç kadından birinde tiroit nodülü saptanırken bu oran erkeklerde 40’ta birdir.
- Yaşla birlikte tiroit nodüllerinin görülme sıklığı artar. 50 yaş civarındaki hastaların en az birinde bir tiroit nodülü vardır. Bu oran 70’li yaşlarda %70’e kadar çıkar.
- Ailesinde tiroit nodülü veya kanseri öyküsü olanlarda,
- Baş boyun bölgesine ışın tedavisi almış olanlarda, iyot eksikliğinin yaygın olduğu bölgelerde yaşayanlarda
diğer bireylere oranla görülme sıklığı daha yüksektir.
Tiroit nodüllerinin belirtileri nelerdir?
- Küçük nodüller genellikle sessizdir, yani şikayete veya bulguya neden olmaz. Hastanın rutin fizik muayenesi veya check-up sırasında doktor tarafından saptanabilir. Bazen boyun ağrısı gibi başka bir nedenle yapılan MR (manyetik rezonans) gibi görüntüleme tekniklerinde tesadüfen fark edilir.
- Kimi zaman boyun derisine yakın veya tiroit bezinin kenarında bulunan tiroit nodüllerinde boyunda şişlik ele gelir. Eğer nodül büyükse veya hasta çok zayıfsa bu şişlik dışarıdan görünebilir.
- Tiroit hormonunu fazla salgılayan toksik adenom dediğimiz nodüllerin varlığında kilo kaybı, sinirlilik, ellerde titreme, sıcağı tolere edememe, aşırı terleme, huzursuzluk gibi şikayetler ortaya çıkar.
- Nodül boyut olarak büyükse boyun ağrısı, boğazda baskı hissi, yutkunma ve soluk almada güçlük, nadiren ses kısıklığı gibi şikayetler görülebilir. Ayrıca bu belirtiler ilerlemiş bir tiroit kanserinin göstergesi de olabilir. Tiroit kanseri sık görülmesine rağmen (bazı nadir alt tipleri dışında) diğer hormon üreten bezlerin kanserlerine kıyasla daha iyi seyirlidir ve tedavi şansı yüksektir. Bu nedenle geç kalmadan doktora başvurmak çok önemlidir.
Tanı nasıl konulur?
- Hastanın öyküsü çok önemlidir. “Daha önce ışın tedavisi almış mı?” “Ailesinde tiroit hastalığı var mı?” “Tiroit hastalıklarının yoğun olarak görüldüğü bir yerde mi yaşıyor?” “Kilo kaybı, iştah artışı, sinirlilik, sıcağa dayanamama gibi belirtiler var mı? gibi bazı sorular yönlendiricidir.
- Baş boyun muayenesinde ele gelen kitle olup olmadığı, anormal oluşum varsa sert mi yumuşak mı, hareket ediyor mu yoksa çevre dokulara yapışık mı, sınırları nasıl, eşlik eden lenf bezi büyümesi var mı gibi bulgular araştırılır.
- Hormon düzeylerini belirlemek için kan testleri yapılır. (TSH, fT3,fT4)
- Tiroit ultrasonografisi nodülün büyüklüğü, yerleşimi, sınırlarının düzenli olup olmadığı, sıvı içerikli (kistik) mi yoksa hücre içerikli (solid) mi olduğu, kanlanması, kireçlenme (kalsifikasyon) olup olmadığı ve nodülün dışındaki tiroit dokusunun yapısı hakkında bize bilgi verir.
- Tiroit sintigrafisi radyoaktif iyot (I123)verilerek yapılan bir testtir. Radyoaktif iyotu çok tutarak parlayan nodüllere sıcak nodül, radyoaktif iyot tutmayan nodüllere ise soğuk nodül denir. Soğuk nodüllerin kanser olma ihtimali sıcak nodüllere göre daha yüksektir.
- Kanser açısından şüpheli nodüllerde veya retrosternal yerleşimli yani tiroit dokusunun göğüs kafesinin içine uzanım gösterdiği hastalar gibi özellikli durumlarda bu tetkiklere ek olarak bilgisayarlı tomografi (BT) veya manyetik rezonans (MR) görüntüleme gibi ek tetkikler istenilebilir.
- Fizik muayene bulgularıyla birlikte yapılan testler tiroit nodülünün doğası hakkında bize büyük ölçüde fikir vermekle birlikte kesin tanı için tiroit nodülünden hücre örneği alarak mikroskop altında incelemek gerekir. Buna “ince iğne aspirasyon biyopsisi”işlemi denir. Bu sayede %70-99 olasılıkla kesin tanı konulur. Buna rağmen tanının konulamadığı durumlar olabilir. Böyle hallerde klinik görüşe ve bulgulara ve risk faktörlerine göre ince iğne aspirasyon biyopsisinin tekrarı, takip veya ameliyat kararı verilir.
Ne zaman kanserden şüphe edilmelidir?
Hızlı büyüyen nodüller, sınırları düzensiz olan, kan damarlarından zengin, kireçlenmeler içeren, tek nodül, sintigrafide soğuk olarak görülen, önceden boyun bölgesine çeşitli nedenler ile ışın tedavisi almış (lenfoma gibi) veya radyasyona maruz kalmış hastalarda ortaya çıkan nodüller, sert ve çevre dokulara yapışık olan, boyundaki lenf bezlerinde büyümenin eşlik ettiği, ses kısıklığına veya ses kalitesinde değişmeye neden olan nodüllerin kanser olma olasılığı diğerlerinden daha fazladır. Ayrıca ailesinde tiroit veya diğer endokrin (hormon üreten) bezlerin kanseri tanısı olanlar, 30 yaşın altında veya 60 yaşın üstünde olanlar ve erkeklerde tiroit kanseri riski diğer hastalara kıyasla daha yüksektir.
Tiroit nodülleri nasıl tedavi edilir?
Tedavi nodülün doğasına göre belirlenir. Aslında tiroit nodüllerinin büyük bir kısmı iyi huyludur ve her nodül kanser anlamına gelmez. Cerrahi tedavi yapılması gereken hastaları şu şekilde sıralamak mümkündür:
- Bası belirtileri olan yani yutma ve nefes alma güçlüğü yaşayan hastalar
- Tiroit bezinin göğüs kafesi içine doğru büyüyen hastalar (substernal guatr)
- İnce iğne aspirasyon biyopsisinde (a) kanser saptanan (b) kanser açısından çok şüpheli hücre saptanan (c) folliküler tümör şüphesi olan hastalar
- Toksik adenom saptanan hastalar
- İlaç tedavisi ile kontrol altına alınamayan hipertiroidi durumu (tiroit hormonlarının çok çalışması) olan hastalar
Tiroit ameliyatı nasıl yapılır?
Ameliyat genellikle hastanın doğuştan var olan boyun çizgileri üzerine yapılan küçük bir kesiden gerçekleştirilir. Hastada yara iyileşme problemi yoksa bu iz bir süre sonra dikkatle bakılmadıkça fark edilemez hale gelir. Öte yandan, boyundaki lenf bezlerinin de çıkarılması veya kanser olan nodülün yapıştığı çevre dokuların da alınması daha kapsamlı bir cerrahi gerekiyorsa daha büyük bir kesi yapılması gerekebilir.
Son yıllarda minimal invaziv tiroit cerrahisi diye bir kavram gelişmiştir. Bu teknikler minimal invaziv video yardımlı tiroidektomi, minimal invaziv tiroit cerrahisi ve robotik tiroit cerrahisidir. Minimal invaziv video yardımlı tiroidektomi (MIVAT) denilen yöntemle küçük nodüller kamera yardımıyla 1,5-2 cm’lik kesiden girilen özel aletler ile çıkarılabilmektedir. Ayrıca seçilmiş hastalarda robotik cerrahi ile kulak arkasından veya koltuk altından yapılan bir kesiden bu ameliyat yapılabilmektedir. Diğer yandan videoskopik ve robotik ameliyatlar çeşitli nedenler ile henüz standart hale gelmemiştir. Ameliyat nasıl yapılırsa yapılsın en az kozmetik sonuç kadar önemli olan bir konu komplikasyon riskini en aza indirerek düşük maliyet ile en etkili cerrahiyi gerçekleştirmektir.
Tiroit ameliyatı komplikasyonları nelerdir?
Tiroit ameliyatları genellikle güvenlidir ve komplikasyon ve ölüm riski düşük olan ameliyatlar arasındadır. Görülebilecek komplikasyonlar şu şekilde sıralanabilir:
- Ameliyat bölgesinde kanama olması ve bu durumun solunum sıkıntısına yol açması (görülme riski yaklaşık %2’dir).
- Özellikle tiroit bezinin tamamının alındığı hastalarda paratiroit bezlerinin yaralanması ve bu nedenle oluşan kalsiyum düşüklüğü (hipoparatiroidi/hipokalsemi). Bazı serilerde %40’a kadar varan sıklıkla görülebilen bu durum genellikle geçicidir ve kalsiyum desteği ile kontrol altına alınır. Kalıcı olma ihtimali %5’in altındadır.
- Sinir hasarı (ses kısıklığı veya ses tellerinin zarar görmesi olarak bilinir) halk arasında en sık bilinen komplikasyondur. Bu durumda yaralanan sinirin hangisi olduğu durumuna bağlı olarak ses kısıklığı, tiz sesleri çıkaramama veya solunum sıkıntısı görülebilir. Genellikle geçicidir. Kalıcı sinir hasarı olma ihtimali %1 civarındadır.
Komplikasyon görülme ihtimali büyük substernal guatrı olan hastalarda, ileri evre kanser olgularında, tiroidit varlığında ve tekrarlanan tiroit ameliyatlarında diğer hastalara göre daha yüksektir.
Ameliyattan sonra nelere dikkat edilmelidir?
Tiroit ameliyatları hastanın uzun süre yatışını gerektirmeyen ve hastanın gündelik hayatına erken dönmesine engel olmayan ameliyatlardır. Hasta aynı gün ayağa kalkıp ağızdan gıda alımına başlayabilir. Genellikle ertesi gün taburcu edilir.
Hastaneden çıktıktan sonra sigara kullanılmaması, sağlıklı beslenme, güneş ışığından bir süre kaçınılması ameliyat sonrasında yarada iz kalmaması açısından önemlidir.
Tiroit bezinin tamamı alınmışsa ağızdan kullanılan tiroit hormonu hapları ile tiroit hormonlarının normal kan düzeylerinde tutulması çok önemlidir. Bazen tiroit bezinin tamamı alınmamışsa bile nodüllerin tekrarlamasını önlemek için ağızdan ilaç kullanılması gerekebilir.
Tiroit ameliyatı sonrasında nodüller tekrarlar mı?
Ameliyat sırasında hastalığın doğasına göre bazen tiroit bezinin tamamı bazen de bir kısmı çıkarılır.
Genellikle tiroit kanseri olan hastalarda tiroit bezinin tamamının çıkarılması tercih edilirken, iyi huylu nodülleri olan hastalarda veya geride sağlıklı doku bırakılabilecek hastalarda sadece sorunlu tarafın çıkarılması yeterli olur. Geride tiroit dokusu kalıyorsa nodüllerin tekrarlama ihtimali her zaman söz konusudur. Ne yazık ki hangi hastaların bu açıdan risk altında söylemek mümkün değildir.
Tiroit kanseri nedeniyle ameliyat edilen hastalarda, tiroit bezinin tamamı ve hatta lenf bezleri alınsa bile, kanserin tekrarlama ihtimali nedeni ile yakın takip çok önemlidir. Tiroit kanserinin tiroit dokusu dışına yayılımı söz konusu olsa bile hastaların tedavi edilme şansı devam etmektedir.
Safra Kesesi Taşları
Safra kesesi karaciğerin altında yer alan ve karaciğer tarafından yapılan safrayı depolayan kese biçiminde bir organdır. Safra kesesi içerisinde depolanan safra yemeklerden sonra safra kanalı yoluyla on iki parmak bağırsağına boşalır ve yağlı gıdaların sindirimi için besinlerle karışır.
Safra kesesi taşları nasıl oluşur?
Safra kesesi içerisindeki safranın kimyasal yapısındaki dengesizlikler safra çamuru ve safra taşı oluşuma neden olur. Safra taşlarının çoğu kolesterol taşlarıdır.
Safra taşı oluşması için risk faktörleri nelerdir?
- Kadın olmak
- Şişmanlık
- Katı diyetler ve uzun süren açlık
- 40 yaşın üzerinde olmak
- Yüksek kan kolesterolü düzeyleri
- Ailede safra kesesi taşı bulunması
- Obezite cerrahisi
- Bazı kan hastalıkları (herediter sferositoz, vb.)
Safra kesesi taşlarının belirtileri nelerdir?
Safra kesesi çamuru/taşları toplumda oldukça sık görülmektedir. Çoğunlukla belirti vermez. Bazı hastalarda tesadüfen check-up sırasında veya başka bir nedenle yapılan karın ultrasonografisinde saptanır. Bazı hastalarda ise özellikle yağlı yemekler sonrası ortaya çıkan hazımsızlık, şişkinlik, karın ağrısı (sırta veya sağ omuza vurabilir), bulantı, kusma gibi şikayetlere yol açar. Bazen hastalar şikayetler benzer olduğu için uzun süre gastrit sanılarak tedavi edilir. Safra kesesindeki taşlar safra kesesi iltihabına neden olabilir (akut kolesistit). Bu durumda hasta şiddetli karın ağrısı nedeniyle acil servise başvurmak zorunda kalabilir. Safra çamuru ya da küçük taşlar safra kanalına düşerek şiddetli kıvrandırıcı tarzda karın ağrısına yol açabilir. Safra kesesinden düşen taşın safra kanalını tıkaması sonucu sarılık; pankreas kanalına düşüp pankreas iltihabına neden olması sonucu pankreatit gibi daha ciddi sorunlara ortaya çıkabilir.
Safra kesesi taşlarının ilaçla tedavisi veya kırılarak ortadan kaldırılması mümkün mü?
Safra çamuru veya safra kesesi taşlarının ilaçla tedavisi mümkün değildir. Çok nadir durumlarda şikayete neden olmayan safra kesesi içinde kolesterol kristalleri saptanması halinde ilaç tedavisi denenebilir. Bunun dışında özellikle şikayeti olan hastalarda tek tedavi seçeneği cerrahidir. Cerrahi tedavi sırasında safra taşları değil safra kesesi (taşlar ile birlikte) alınır. Safra kesesinin alınması vücutta safra eksikliğine neden olmaz çünkü safra karaciğerde yapılan bir maddedir.
Safra taşlarının kırılarak (böbrek taşları gibi) vücuttan atılması diye bir yöntem söz konusu değildir. Safranın akış yolu üzerinde pankreas gibi hayati organlar olduğu için safra taşlarının ortak safra kanalına veya pankreas kanalına düşmesi kesinlikle istenmeyen durumlardır. Komplikasyon olarak değerlendirilir ve uzun süre hastanede yatış gerektiren ve hayatı tehdit ederek yoğun bakım sürecine kadar varabilen sonuçlara neden olabilir.
Safra kesesi ameliyatı nasıl yapılır?
Safra kesesi ameliyatları açık veya kapalı (laparoskopik) yöntemle (laparoskopik kolesistektomi) yapılabilir. Günümüzde laparoskopik cerrahi safra kesesi ameliyatlarında “altın standart” haline gelmiştir.
Laparoskopik cerrahi 0,5-1 cm çapında 3-4 küçük kesiden veya göbeğe yapılan yaklaşık 2 cm’lik tek kesiden (tek port laparoskopik kolesistektomi) yapılabilir.
Açık cerrahide ise karın duvarına daha büyük bir kesi yapılır.
Kapalı (laparoskopik) ameliyat güvenli mi?
Laparoskopik ameliyat oldukça güvenli bir yöntem olup komplikasyon ihtimali çok düşüktür. Hastanede kalış süresi daha kısadır. Daha az ağrıya neden olduğu için hasta birkaç gün içinde gündelik hayatına geri dönebilir.
Nadir olmakla beraber safra kesesi ameliyatı sırasında veya sonrasında ortaya çıkabilecek komplikasyonlar şunlardır:
- Safra kaçağı
- Kanama
- Damarlarda pıhtı oluşması
- Kalp sorunları
- Enfeksiyon
- Komşu organ ve yapıların yaralanması (safra kanalı, ince bağırsak, vb)
- Küçük safra taşlarının ameliyat öncesi veya sırasında safra kanalına düşmesi
- Pankreas iltihabı (pankreatit)
- Akciğer iltihabı
Safra kesesi ameliyatının komplikasyon riski hastanın genel sağlık durumuna, yandaş hastalıkların olup olmamasına (şeker hastalığı, kalp yetmezliği, gibi), safra kesesi ameliyatının neden yapıldığına (safra kesesi iltihabı, pankreatit gelişmesi, gibi) ve hangi koşullarda yapıldığına (acil veya planlı ameliyat olup olmamasına) bağlı olarak değişir.
Safra kesesi ameliyatından sonra dikkat edilmesi gerekenler:
- Ameliyattan sonra sık sık kısa mesafeli yürüyüşler yapmalısınız.
- Üç/dört hafta kadar ağır yağlı gıdalar, kızartma ve kızartılarak yapılan yiyecekler genel olarak önerilmez. Meyveleri komposto şeklinde tüketebilirsiniz. Bu beslenme şekli gaz ve hazımsızlık şikayetlerinizin olmaması için genel öneriler kapsamındadır; ameliyat yerinde soruna yol açmaz.
- Altı/sekiz hafta kadar ağır yük kaldırmamaya özen göstermelisiniz. Ağır yük kaldırmak / taşımak, ağır fiziksel aktivite dikişlerinizde yırtılmaya (fıtık oluşmasına) neden olabilir.
- Ameliyattan bir hafta sonra normal işinize dönebilir, seyahat edebilirsiniz.
- Doktorunuz aksini belirtmedikçe 48 saat sonra duş almanızda sakınca yoktur.
- Açık ameliyat geçiren veya yandaş sorunları olan hastalar için bu süreler daha uzun olabilir. Doktorunuzun önerilerine uymanız sağlığınız açısından çok önemlidir.
Pilonidal Sinüs (Kıl Dönmesi)
Pilonidal sinüs ne demektir?
Pilonidal sinüs, makatın birkaç santimetre üstünde kuyruk sokumunda küçük delikler ile seyreden hastalığa verilen isimdir. Halk arasında kıl dönmesi adıyla bilinir.
Nedenleri nelerdir?
Kalça kıvrımı arasında bütünlüğü bozulmuş ya da tahriş olmuş deriden içeriye giren kılın (kılların) yabancı cisim reaksiyonuna neden olarak içi kıl veya iltihap dolu boşluklar oluşturması ile ortaya çıkar. Çoğu zaman deride sadece küçük bir veya birkaç delik görülür. Bazen deliklerin içerisinden kılların ucu görülebilir.
Özellikle genç yaştaki erkeklerde (15-35 yaş) ve uzun süre oturan kişilerde daha yaygın olduğu bilinmektedir.
Pilonidal sinüs oluşmasını kolaylaştıran etkenler var mıdır?
- Uzun süre oturarak çalışmak
- Kalça bölümünde fazla sürtünme olması
- Aşırı terleme
- Şişmanlık
- Kötü hijyen
- Vücudunun diğer bölgelerinde (örneğin kasıklar ve koltuk altı gibi) çıban sorunu olan kişiler
Hastalığın seyri nasıldır?
Zayıf noktalardan deri altına batan kıllar burada yabancı cisim reaksiyonu, bakterilerin yerleşmesi ile birlikte enfeksiyon ve bazen apse oluşturur. Hastalığın kronik hale gelmesiyle deri altında karınca yuvası gibi yollar ve deri yüzeyine açılan yeni delikler oluşur. Vücut deri altına yerleşen enfeksiyon ve kılları devamlı dışarıya atma çabası içindedir.
Pilonidal sinüsün belirtileri nelerdir?
- Kuyruk sokumunda ağrı ve şişlik
- Çamaşırı kirleten sarı renkli veya bazen kanlı akıntı
- Bazen sadece dikkatle bakıldığında deride görünen bir delik ağzı olur. Hastanın şikayeti yoktur.
Nasıl tanı konulur?
Hastanın şikayetleri ve hastalıklı bölgenin fiziksel muayenesi genellikle tanı koymak için yeterlidir. Bazen delikler (sinüs ağızları) makata çok yakın yerleşebilir. Bu durumda perianal fistül ile ayırıcı tanısının yapılması büyük önem taşır.
Pilonidal sinüsün tedavi yöntemleri nelerdir?
Eğer hastada apse gelişmişse öncelikle apsenin boşaltılması gerekir (drenaj işlemi). Ayrıca hastaya antibiyotik tedavisi ve ağrı kesiciler verilerek enfeksiyon kontrol altına alınır. Hastanın ameliyatı enfeksiyon bulgularının tamamen gerilediği zamana bırakılır.
Pilonidal sinüs hastalığının tedavisindeki en etkili yöntem cerrahidir.
Hastalıklı bölgenin çıkarılmasının ardından yara özel bir teknikle ya da doku kaydırılarak kapatılabilir. Mikrosinüsektomi işlemi uygulanabilir. Eskiden uygulanan, hastalıklı alanın çıkarıldıktan sonra kendiliğinden iyileşmeye bırakılması artık tercih edilen bir yöntem değildir.
Ayrıca; kristalize fenol uygulaması, lazer cihazı ile kılların oluşturduğu kanalların temizlenerek yakılması gibi daha konservatif yöntemler de söz konusudur. Tedavi seçimini etkileyen en önemli konu hastalığın yaygınlık derecesidir. Tedavi yöntemleri arasındaki seçim, muayenede hastalığın yaygınlığı belirlendikten sonra her yöntemin avantaj ve dezavantajları tartışılarak yapılmalıdır.
Ameliyat sonrasında iz kalır mı?
Pilonidal sinüs nedeniyle yapılan girişimin büyüklüğü iz kalıp kalmaması konusundaki en belirleyici etkendir. Her yara skar (nedbe) dokusu ile iyileşir. Mikrosinüsektomi veya lazer tedavisi gibi yöntemler daha az ve küçük yara izi ile sonuçlanır. Ancak daha büyük dokuların çıkarılması gereken ameliyatlarda, kesi yapma ve dikiş atılması söz konusu olduğundan daha büyük yara izleri söz konusudur. İzin büyüklüğü ve şekli, kesinin büyüklüğüne, çıkarılan doku büyüklüğüne, dikiş tarzına ve hastanın dokusunun iyileşme kabiliyetine bağlı olarak değişir.
Tedaviden sonra ne zaman normal hayata dönülebilir?
Tedavide kullanılan yönteme göre değişir. Lazer uygulaması gibi küçük girişimler sonrası hasta ertesi günü normal hayatına geri dönebilir. Ancak hastalık yaygınsa, büyük doku çıkarılarak oluşan yara doku kaydırma yöntemi ile kapatılmışsa dikişlerin kapanması 7-10 gün kadar sürer. Bu süre boyunca hastanın uzun süre oturması veya araba kullanmak gibi aktivitelerden kaçınması gerekir. Sigara içen, diyabeti olan veya obez hastalarda yaranın iyileşmesi gecikebilir.
Pilonidal sinüs tekrarlar mı?
Hastalığın tekrarlaması ihtimali seçilen yönteme, hastanın tedavi sonrasındaki süreçteki uyumuna, hijyenine ve deri yapısına göre değişmekle birlikte %3 ile %50 arasında değişir.
İşlem ne kadar erken evrede yapılırsa tedavi şansı ve seçenekleri o kadar fazla olmaktadır. Hangi tedavi uygulanırsa uygulansın, işlem sonrasında pamuklu çamaşır giyilmesi, temizliğe dikkat edilmesi, bölgenin kuru tutulması, aşırı terleme ve pişik oluşmasına neden olabilecek sıkı ve sentetik giysilerden uzak durulması, uzun süreli oturmamaya özen gösterilmesi (bilgisayar başında oturmak gibi), kıl yoğunluğu fazla olan hastalarda lazer epilasyon yapılması hastalığın tekrarlama riskini azaltacaktır.
Perianal Apse
Perianal apse nedir?
Anüs çevresinde gelişen içi cerahat (irin) dolu enfeksiyon alanlarına perianal apse denir.
Apse anüsün çevresindeki deriye yakın olursa anal apse, kalın bağırsağın son kısmı olan rektuma yakın olursa anorektal/perirektal apse adını alır. (Şekil 1)
Nedenleri:
Perianal apselerin, anüs çevresinde bulunan salgı bezlerinin enfeksiyonundan kaynaklandığı düşünülmektedir. Bu enfeksiyon salgı bezinin ağzının tıkanması sonucu anüs ve rektum çevresinde içi cerahat dolu doku boşluklarına neden olur.
Bazı kişilerde perianal apse gelişmesi ihtimali daha yüksektir. Apse gelişmesini kolaylaştıran etkenler şu şekilde sıralanabilir:
- Diyabet (şeker hastalığı)
- Anal fissür
- Crohn hastalığı
- Bağışıklık sistemi bozulmuş kişiler (kortizon ve kortizon türevi ilaç kullananlar, kemoterapi alan kanser hastaları, vb)
- Cinsel yolla bulaşan hastalıklar
- AIDS (HIV enfeksiyonu)
- Gebelik
- Anüse yabancı cisim sokulması
Belirtileri nelerdir?
- Anüs çevresinde ağrı
- Anüsün içinden veya çevresinden olan kötü kokulu akıntı
- Ateş
- Halsizlik
- Ağrılı dışkılama
- Karının alt bölgelerinde ağrı
- Makat çevresinde hassasiyet ve ele gelen şişlik
- Gece terlemesi
Tanı nasıl konulur?
Hekime şikayetlerinizi ayrıntıları ile anlatmanız çok önemlidir. Bazı durumları konuşmak size rahatsızlık verebilir veya utandırabilir, ama doğru tanının konulması ve tedavinin hemen başlaması hayati önem taşır.
Yüzeysel apselerde çoğu zaman tanı kolaylıkla konulur. Bazen başka teste ihtiyaç duyulmaz. Bazı durumlarda ise ayırıcı tanı için ve/veya apsenin büyüklüğünün ve anatomik yapılarla ilişkisinin saptanması için kan ve idrar testleri, pelvik MR (Manyetik Rezonans) görüntüleme, BT (Bilgisayarlı Tomografi), ultrasonografi gibi testlere ihtiyaç duyulabilir. Bu testlerden hangisinin veya hangilerinin gerekli olduğuna hekime anlattığınız şikayetleriniz ve bulgularınız doğrultusunda karar verilir. Aklınızdaki soruları çekinmeden tartışabilirsiniz.
Nasıl tedavi edilir?
Perianal apse acil cerrahi müdahale gerektiren bir durumdur. Apsenin hızlı ve doğru cerrahi teknikle boşaltılması gerekir. Eş zamanlı uygun antibiyotikler ve ağrı kesici ilaç tedavisi başlanmalıdır.
Doktora başvurmakta geç kalan hastalarda bazen apse dışarıya veya kalın bağırsağın içine kendiliğinden boşalabilir. Başlangıçta bir rahatlama hissedilse bile tedavi mutlaka yapılmalıdır. Tedavi edilmeyen hastalarda perianal fistül gelişmesi kaçınılmaz hale gelir. Eşlik eden perianal fistül varsa aynı seansta ona da müdahale etmek gerekebilir.
Apsenin drene edilmesinden (boşaltılmasından) sonra dikişle yaranın kapatılması apsenin tekrarlamasına neden olduğu için yara açık bırakılır. Pansuman ve yara bakımı ile ameliyat yeri (apse kavitesi) kendiliğinden kapanır. İlaç tedavisine devam edilmesi, oturma banyosu yapılması, bölgenin temizliğine dikkat edilmesi ve eğer varsa eşlik eden hastalığın kontrol altına alınması tedavinin başarısını artırır. Çoğunlukla hastanede bir veya iki gün yatış yeterlidir.
Komplikasyonları nelerdir?
- En sık görülen komplikasyon perianal fistüldür.
- Nadiren karın içerisinde iltihap gelişmesi, sepsis ve karın içi apse ile sonuçlanabilir.
Tedaviden sonraki dönemde nelere dikkat edilmelidir?
- Apse drenajı yapılan hastalarda kesi yerine dikiş atılmaz. Yara açık bırakılır. Bu nedenle yara bakımı çok önemlidir.
- Uygun dozda ve sürede antibiyotik tedavisi devam eder. Ağrı kesiciler ihtiyaç halinde kullanılır.
- Özellikle dışkılama sonrasında oturma banyolarına devam edilmesi ve yaranın temiz tutulması önemlidir.
- Sigara içenlerde ve diyabetik hastalarda yaranın kapanması gecikebilir. Diyabetik hastaların kan şekerinin düzenlenmesi iyileşmenin sağlanması ve fistül gelişme ihtimalinin azaltılması açısından çok önemlidir.
- Eğer altta yatan ve bağışıklık sistemini baskılayan başka durumlar varsa, bunların kontrol altına alınması gerekir.
PERİANAL FİSTÜL
Perianal fistül nedir?
Anüs (makat) çevresindeki deri ile kalın bağırsak arasında normalde olmaması gereken ince tünel şeklindeki bağlantıya perianal fistül denir. Hemen hemen hastaların hepsinde geçirilmiş bir perianal apse geçmişi mevcuttur. Crohn hastalığı gibi özel hastalıklarda anal bölgede birden fazla fistül ağızları veya birbiri ile ilişkili çok sayıda ince kanallar bulunabilir.
Belirtileri nelerdir?
- Makattan sarı, kötü kokulu ve bazen kanlı akıntı
- Makatta ağrı
- İç çamaşırında kirlenme
- Apse eşlik ediyorsa ateş, anal bölgede şişlik, halsizlik, ağrılı dışkılama gibi ek şikayetler
Her fistül aynı mıdır?
Fistüller anatomik olarak yerleşimlerine göre sınıflandırılırlar (Parks sınıflaması). Bu sınıflama cerrahi tedavinin planlanmasında çok önemlidir.
- Intersfinkterik: Fistül intersfinkterik alandadır ama eksternal sfinkteri geçmez. Fistüllerin yaklaşık %70 ‘i bu gruba girer.
- Trans-sfinkterik: İntersfinkterik alandaki fistül traktı eksternal sfinkteri geçerek iskiorektal boşluğa açılır. Fistüllerin yaklaşık %25’ini bu grup oluşturur.
- Suprasfinkterik: Fistül üst kısımda intersfinkterik alanı geçer, yukarıda puborektalis kasını atlayarak aşağıda ileococcygeus kasından geçerek iskiorektal fossaya ve deriye açılır. Yaklaşık %5 bu gruba girer.
- Ekstrasfinkterik: Fistül perianal bölgeden iskiorektal fossaya ve levator ani (pelvik taban kasları) grubundan geçip rektum dediğimiz kalın bağırsağın son kısmına açılır. (Eksternal sfinkterin dışındadır) Hastaların yaklaşık %1’i bu grubu oluşturur.
Tanı nasıl konulur?
Klinik muayene genellikle tanının konulması için yeterlidir. Ancak hastaların ileri tetkiki tedavinin planlanması ve başarısı açısından kritik önem taşır.
- Fistülografi: Fistüllerin görüntülenmesi için en geleneksel yöntemdir. Yorumlama açısından zorlukları vardır bu nedenle güvenilirliği düşüktür. Fistülün dış deliği ağzından ince bir kanül yerleştirilir ve suda çözünen özel kontrastla tünel doldurulmaya çalışılır. Küçük tünelllerin dolmadığı için görülmemesi ve anal sfinkterler hakkında bilgi vermemesi en büyük dezavantajlarıdır.
- MR Görüntüleme: İnce kesit MR (manyetik rezonans) görüntüleme ile bu ince tünelin (veya tünel sisteminin) haritasının çıkarılması amaçlanır. Perianal fistüllerde tercih edilmesi gereken yöntemdir. Fistülün aktifliği, yerleşimi, düzeyi, anal sfinkter kaslarıyla olan ilişkisi, eşlik eden apse kavitesi olup olmadığı hakkında detaylı bilgi verir.
- Endorektal US (ultrasonografi): Ultrason cihazının özel ucu içi makat çevresindeki kaslar ve boşluklar ile fistülün izlediği yol belirlenmeye çalışılır. Derin supralevatör hastalıkta yeterli yöntem değildir ve yapanın deneyimi çok belirleyicidir. En büyük avantajı MR’a göre daha ucuz bir yöntem olmasıdır.
- Kolonoskopi: Crohn hastalığı gibi bir hastalığı dışlamak için gerekli hazırlığın yapılmasından sonra kalın bağırsağın iç kısmına bakılması gerekebilir. Kolonoskopi sırasında saptanan bulgular ve alınan biyopsiler hastalığın tedavisinde belirleyici rol oynayabilir.
Nasıl tedavi edilir?
Perianal fistüllerde esas tedaviyi cerrahi yöntemler oluşturur:
- Seton uygulaması: Fistülün içerideki ve dışarıdaki ağızları arasından bir ip geçirilir. İp zaman içerisinde çeşitli seanslarda sıkıştırılarak kontrollü bir kesme ve yarada iyileşme sağlanmaya çalışılır. Genellikle dışkı ve gaz tutmayı sağlayan kasları etkileyen fistüllerde kullanılan bir yöntemdir.
- Fistülotomi: Fistülün iç ve dış ağzı bulunarak arasındaki tünelin içi açılır ve içini döşeyen hastalıklı doku uzaklaştırılarak yara açık şekilde iyileşmeye bırakılır. Eğer iç ve dış ağızlar arasındaki tünel tamamen çıkarılırsa buna fistülektomi denir.
- Yapıştırıcı tekniği: Fistülün içine emilen bir madde olan çevredeki dokuyu yapıştıran fibrin adı verilen bir maddenin sıkılmasıyla yapılır. Her fistül için uygun bir yöntem değildir. Başarı oranı %40-60 arasındadır.
- Tıkaç tekniği: Fistülün derideki ağzı özel bir madde ile tıkanarak tünelin iki ağzı arasındaki ilişkinin tıkanması hedeflenir. Başarı oranı %60-80 arasında değişir.
- Flep (doku kaydırma) tekniği: Makatın içindeki deliğin çevre dokudan oluşturularak kaydırılan bir yama ile kapatılması esasına dayanır. Genellikle yüksek ve komplike fistüllerde kullanılır. Yaklaşık %20 civarında tekrarlama ve gaz-dışkı kaçırma gibi komplikasyonların gelişmesi olasılığını içerir.
Fistüller hangi hastalıklar ile karıştırılabilir ya da birliktelik gösterebilir?
- Pilonidal sinüs
- Perianal apse
- Crohn hastalığı
Kasık Fıtığı (İnguinal Herni)
Kasık bölgesinde karın duvarını oluşturan dokulardaki zayıflık nedeniyle karın içerisindeki organların dışarıya doğru pırtlamasına kasık fıtığı denir. Oldukça sık görülen cerrahi problemlerden biridir.
Belirtileri nelerdir?
- Kasıkta ayağa kalkınca, ıkınınca veya öksürünce belirginleşen şişlik
- Kasıkta yanma veya ağrı
- Hareketle artan ağrı veya ağırlık, rahatsızlık hissi
- Erkeklerde bazen testislere vuran ağrı ya da testislerin çevresinde şişlik
Kasık fıtığı tek başına tehlikeli bir durum olmamakla beraber bazen karın duvarındaki delikten içeri giren karın zarı ya da bağırsak burada sıkışabilir. Eğer şişlik kendiliğinden içeri girmiyor, devamlı ve şiddetli ağrı yapıyorsa inkarsere (sıkışmış) fıtıktan söz edilir ve acilen doktora başvurmak gerekir. Bu sıkışıklığın devam etmesi, damarlardaki kan akışını engelleyerek sıkışan dokunun beslenmeni bozar ve kangren olmasına neden olur. Bu duruma ise boğulmuş fıtık (strangüle inguinal herni) denir. Eğer acil olarak müdahale edilmezse hayatı tehdit edebilen ciddi komplikasyonlara neden olur.
Fıtığın boğulmasının belirtileri nelerdir?
- Şiddetli ağrı (bazen bıçak saplanır gibi keskinleşebilir ya da yaygın karın ağrısına dönüşebilir)
- Ateş
- Bulantı ve/veya kusma
- Fıtık kesesinin kırmızı, morumsu veya kahverengi renk alması
- Gaz ve/veya dışkı çıkaramama
Bu şikayetlerden biri veya birkaçı varsa acilen doktora başvurulması hayat kurtarıcıdır.
Fıtık neden oluşur?
- Karın içerisindeki basıncın artmasına neden olan durumlar
- Karın duvarında zayıf nokta varlığı
- Kabızlık ve sürekli ıkınma
- Erkeklerde prostat büyümesine bağlı olarak işeme sırasında ıkınma ve zorlanma
- Kronik öksürük
- Ağır yük kaldırma
- Karın kaslarını zorlayan ağır fiziksel egzersiz
- Gebelik
Risk faktörleri nelerdir?
- Erkek olmak (Erkeklerde sperm taşıyan kanal kasıktaki bir açıklıktan geçer ve bu delik büyüyerek fıtık oluşmasına neden olabilir)
- Yaşlanmak
- Kronik öksürük
- Kabızlık
- Gebelik
- Erken ve düşük doğum ağırlıklı doğmuş olmak
- Daha önce aynı taraftan yada karşı taraftan fıtık ameliyatı geçirmiş olmak
Fıtık tanısı nasıl konulur?
Fizik muayene genellikle tanı koymak için yeterlidir. Bazen fıtık elle hissedilmeyecek kadar küçük olabilir veya aşırı kilolu hastalarda muayene tanı koydurucu olmayabilir. Böyle durumlarda ultrasonografi, BT (bilgisayarlı tomografi) gibi testlere başvurulması gerekebilir.
Nasıl tedavi edilir?
Tesadüfen saptanan çok küçük fıtıklar gözlem altında tutulabilir. Ancak gittikçe büyüyen, bası ve ağrı yapan fıtıklarda cerrahi tamir önerilir. Sıkışmış ve boğulmuş fıtıklar ise mümkün olan en kısa sürede ameliyat edilmelidir.
Fıtık ameliyatı nasıl yapılır?
Geleneksel açık cerrahi: Kasık üzerine yapılan kesiden dışarı pırtlayan doku içeri yerleştirilir ve buradaki defekt bir yama konularak tamir edilir. Mümkün olan en kısa sürede hasta hareketlendirilir. Ancak günlük hayata dönüş birkaç gün ya da haftayı bulabilir.
Kapalı (laparoskopik) cerrahi: Bu genel anestezi gerektiren bir yöntemdir. Genellikle karın üzerine yapılan 3 minik kesiden girilen aletler ile fıtık içeriği batın içine yerleştirilir ve yine aynı şekilde yama ile defekt (delik) tamir edilir. Laparoskopik yapılan ameliyatlarda hasta daha erken aktif hayata döner, daha az yara izi kalır ve tekrarlama ihtimali daha düşüktür. Özellikle iki taraflı fıtığı olan hastalarda aynı küçük kesilerden ameliyatın yapılması avantaj sağlar.
Fıtık olma riski azaltılabilir mi?
Bazı şeylere dikkat edilirse fıtık olma riski veya fıtığın tekrarlama olasılığı azaltılabilir:
- Kilonuza dikkat edin.
- Liften zengin beslenin ve düzenli dışkılama alışkanlığı oluşturun.
- Ağırlık kaldırmamaya veya kaldırmak zorunda kalırsanız dikkat etmeye çalışın.
- Kronik öksürük, prostat büyümesi gibi şikayetleriniz varsa tıbbi yardım alın.
- Sigara içmeyin.
Hemoroidal Hastalık
Hemoroit nedir?
Hemoroitler anüs ve rektumda yer alan özelleşmiş damar yastıkçıklarıdır. Hemoroidal hastalık ise bu özel yapıların şişerek ele gelmesi veya bazı şikayetlere neden olmasıdır. Toplumda dile getirilmese de oldukça sık görülen bir durumdur.
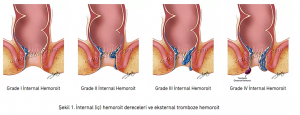
Hemoroitler iç ve dış olmak üzere sınıflandırılır. İçeride kalın bağırsağın son kısmında dişli çizginin üzerinde yer alan hemoroitlere iç hemoroitler, anüste deri altında yer alan hemoroitlere ise dış hemoroitler adı verilir. İç hemoroitler küçükse nadiren şikayete yol açar. İç hemoroitlerin muayene bulgularına göre dört derecesi vardır. (Şekil 1)
Belirtileri nelerdir?
- Dışkılama sırasında (veya sonrasında) ağrısız kanama
- Makatta akıntı veya kaşıntı
- Islaklık hissi
- Ağrı
- Anüs çevresinde ele gelen şişlikler
- Bazen ağrı/acıma/ batma yapan şişlik
Pıhtılaşmış dış hemoroit (Eksternal tromboze hemoroit): Bazen dış hemoroitin içindeki kan göllenerek pıhtılaşır. Bu durumda şiddetli ağrı/acıma ve anüsün kenarında ele gelen şişlik oluşur. Pıhtının lokal anestezi altında boşaltılması hastalarda hızlı bir rahatlama sağlar.
Hemoroidal hastalık neden oluşur?
- Dışkılamak için sürekli ıkınmak
- Uzun süre tuvalette kalmak/oturmak
- Kronik kabızlık veya ishal
- Şişmanlık
- Gebelik
- Kronik öksürük
- Anal ilişki
Yaş ilerledikçe damarlar çevresindeki destek doku gevşediği ve esnekliği azaldığı için hemoroidal hastalık belirtileri daha sık görülebilir. Ayrıca az miktarda da olsa uzun süreli kanama ciddi kansızlık ve buna bağlı halsizlik, yorgunluk gibi belirtiler yapabilir. Hemoroit pakeleri üzerinde küçük yaralar ve şiddetli ağrı oluşabilir.
Doktora ne zaman başvurmalı?
Makattan kanama, ağrı, akıntı, dışkılama güçlüğü veya ele gelen şişlik/sertlik olduğu durumlarda mutlaka doktora başvurmak gerekir. Anal problemler çok sık görülmekle birlikte farklı tedavi gerektiren hastalıkların belirtileri benzerlik gösterir. Hemoroitlere bağlı olduğu düşünülen bazı yakınmalar kalın bağırsak kanseri gibi daha ciddi hastalıkların habercisi ya da belirtisi olabilir. Hiçbir hekim sadece şikayetlerinizi dinleyerek tanı koyamaz. İyi bir fizik muayene yapılması ve bazı tetkiklerin istenmesi (rektosigmoidoskopi/kolonsokopi, gibi) gerekebilir. Bazen kulaktan dolma bilgilerle konulan yanlış tanıya yönelik dost/arkadaş tavsiyesi ile yapılan tedavilerin telafisi çok zor olan, hatta bazen mümkün olmayan durumlara yol açabileceği akılda bulundurulmalıdır.
Hemoroidal hastalık nasıl tedavi edilir?
İlaç tedavisi: Şikayetleri hafif olan hastalarda topikal kremler ve ağızdan kullanılan ilaçlar tercih edilir. Bu ilaçların doktorunuzun gerekli gördüğü dozda ve sürede kullanılması hastalığın tekrarlamasının önlenmesi açısından önemlidir.
Pıhtı boşaltılması (Eksternal hemoroitte trombektomi): Dış hemoroit şişliğinin içindeki pıhtının lokal anestezi altında boşaltılması kolaylıkla yapılabilen bir işlemdir. Yatış gerektirmez ve hızlı rahatlama sağlar.
Minimal invaziv girişimler: Lastik bant uygulaması / skleroterapi / lazer koagülasyon
Geleneksel cerrahi (Klasik hemoroidekomi): Hemoroitlerin cerrahi yöntemle çıkarılması sıklıkla yapılan girişimlerdendir. Yakınmaların tekrarlama ihtimali düşüktür, ancak ağrılı bir işlemdir. Bazı hastaların gündelik yaşamına dönmesi uzun sürebilmektedir. Makatta darlık ve dışkılama zorluğu gelişebilir.
Stapler ile hemoroitlerin alınması/asılması (hemoroidopeksi): Tek kullanımlık özel bir alet (PPH stapler)kullanılarak hemoroit pakelerine giden kan akımının kesilmesi ve sarkan hemoroidal dokunun ortadan kaldırılması işlemidir. Geleneksel cerrahiye kıyasla ağrısız bir yöntemdir. Sadece iç hemoroitlerin tedavisinde kullanılır. Dış hemoroitlere de ek işlem yapmak gerekebilir.
Muayene sonrasında hangi tedavi seçeneğinin size uygun olacağına ameliyatı yapacak cerrahla birlikte karar verilmesi en uygun yaklaşımdır.
Hemoroidal hastalığınız için hangi tedavi uygulanırsa uygulansın hayat tarzınızda yapacağınız değişiklikler şikayetlerinizin tekrarlamasını ve komplikasyonları önlemek açısından büyük önem taşır. Hekiminiz size yapmanız ve yapmamanız gerekenler konusunda gerekli bilgiyi sağlayacaktır.
Hemoroidal hastalığı önlemek için ne yapılabilir?
- Lifli gıdaları bolca tüketin.
- Düzenli tuvalet alışkanlığı edinin.
- Tuvalete gitmeyi ertelemeyin.
- Acılı, baharatlı yiyecekler ve alkollü içeceklerin tüketimini azaltın.
- Uzun süre oturmak veya ayakta durmak gibi davranışlardan uzak durun. Bol bol yürüyüş yapın.
- Kilo almayın.
- Sigara içmeyin ve kronik öksürük gibi şikayetlerinizi ortadan kaldırmak için tıbbi yardım alın.
Göbek Fıtığı (Umbilikal Herni)
Göbek deliği kenarından karın içerisindeki organların dışarıya doğru pırtlamasına göbek fıtığı denir. Özellikle yeni doğan bebeklerde ve kadınlarda daha sık görülür.
Belirtileri nelerdir?
- Göbek deliğinde ayağa kalkınca, ıkınınca veya öksürünce ortaya çıkan veya belirginleşen şişlik
- Bazen göbek deliğinde acıma veya ağrı
Göbek fıtığı neden oluşur?
Anne karnında bebeğin gelişimi sırasında bebeği besleyen damarları içeren kordon bebeğin göbeğine bağlıdır. Doğumdan sonra bu küçük delik kapanır. Nadiren bazı bebeklerde kapanmaz yada zayıflık devam eder. Bu erişkinlikte göbek fıtığı gelişmesine zemin hazırlar.
Esas problem karın içerisindeki basıncın artışıdır. Nedenleri şu şekilde sıralanabilir:
- Obezite
- Gebelik (çok çocuk doğurmak)
- Karın içerisinde sıvı birikmesi (özellikle karaciğer sirozu olan hastalarda)
- Periton diyalizi yapılan kronik böbrek yetmezliği olan hastalar
- Dada önce karın ameliyatı geçirmiş olmak
- Kronik öksürük
Risk faktörleri kasık fıtığındaki risk faktörleri ile benzerdir.
Göbek fıtığı tehlikeli midir?
Göbek fıtığı yeni doğan bebeklerde nadiren komplikasyona neden olur. Bu nedenle genellikle bir süre kendiliğinden kapanması beklenir. Erişkinlerde ise tehlikeli bir durum olmamakla beraber bazen karın duvarındaki delikten içeri giren karın zarı ya da bağırsağın sıkışması sonucu problem oluşturabilir (inkarsere fıtık), Eğer şişlik kendiliğinden içeri girmiyor, devamlı ve şiddetli ağrı yapıyorsa acilen doktora başvurmak gerekir. Fıtık içeriğinin sıkışıklığının devam etmesi, sıkışan yapının kan akışının bozularak boğulmasına ve kangren olmasına neden olur (strangüle inguinal herni). Eğer acil olarak müdahale edilmezse hayatı tehdit eden ciddi komplikasyonlara neden olabilir. Sıkışan ve kangren olan bağırsak içerisindeki dışkı karın içine yayılarak, karın içi apse hatta ölümle sonuçlanabilir.
Göbek fıtığının belirtileri nelerdir?
En sık görülen belirti göbek deliğinde ıkınmakla ve öksürmekle belirginleşen şişliktir.
Fıtık içerisinde sıkışan doku karın zarı ise en sık görülen belirti ağrıdır. Ama ince bağırsak sıkışırsa daha karışık bir tablo ortaya çıkar. Bu belirtiler şöyle sıralanabilir:
- Bulantı ve/veya kusma
- Bıçak saplanır gibi artan ve devamlı olan ağrı
- Ateş
- Şişliğin kızarık, morumsu veya koyu bir renk alması
- Gaz ve dışkı çıkaramama
- Karın ağrısı
Göbek fıtığı tanısı nasıl konulur?
Genellikle fizik muayene yeterlidir. Göbek deliğinin olması gereken yerde şişlik varsa göbek fıtığı var demektir. Bazen çok küçük fıtıklar kendini sadece ağrı veya acıma ile belli edebilir.
Karın duvarındaki yapıları görmek için yapılan yüzeyel doku ultrasonografisi ile hem deliğin boyutları ölçülebilir hem de delik içerisine doku girip girmediği tespit edilebilir. Komplikasyonlardan şüphe edilen bazı durumlarda bilgisayarlı tomografi (BT) çekilmesi gerekebilir.
Göbek fıtığı nasıl tedavi edilir?
Göbek fıtığından kurtulmanın tek yolu cerrahi yöntemle deliğin tamir edilmesidir.
Göbek fıtığı ameliatı nasıl yapılır?
Geleneksel açık cerrahi: Fıtık üzerine yapılan kesiden dışarı pırtlayan doku içeri yerleştirilir ve buradaki defekt bir yama konularak ya da dikilerek tamir edilir. Mümkün olan en kısa sürede hasta hareketlendirilir. Ancak günlük hayata dönüş Fıtığın büyüklüğüne göre birkaç gün ya da haftayı bulabilir.
Kapalı (laparoskopik) cerrahi: Bu genel anestezi gerektiren bir yöntemdir. Genellikle karından sol taraftan yapılan 3 minik kesiden girilen aletler ile fıtık içeriği batın içine yerleştirilir. Çift yüzeyli bir yama (sentetik materyalin karın içerisindeki diğer organlara yapışmaması için önemlidir) karın içerisinden yerleştirilerek defekt (delik) özel tespit materyalleri kullanılarak tamir edilir. Laparoskopik yapılan ameliyatlarda hasta daha erken aktif hayata döner, daha az yara izi kalır ve tekrarlama ihtimali daha düşüktür. Özellikle karın duvarında daha önce saptanmamış küçük ek fıtıkların tespiti ve aynı seansta tamiri bu yöntemler mümkün olmaktadır.
Fıtık ameliyatının komplikasyonları nelerdir?
- Yara yerinde enfeksiyon
- Fıtığın tekrarlaması
- Ateş
- Bulantı, kusma
- Vücudun sentetik materyali reddetmesi
- Organ yaralanması
- Damar içi pıhtı oluşması
- Akciğer enfeksiyonu
Fıtık olma riski azaltılabilir mi?
Bazı şeylere dikkat edilirse fıtık olma riski veya fıtığın tekrarlama olasılığı azaltılabilir:
- Kilonuza dikkat edin.
- Liften zengin beslenin ve düzenli dışkılama alışkanlığı oluşturun.
- Ağırlık kaldırmamaya veya kaldırmak zorunda kalırsanız dikkat etmeye çalışın.
- Kronik öksürük, prostat büyümesi gibi şikayetleriniz varsa tıbbi yardım alın.
- Sigara içmeyin.
Anal Fissür
Anal fissür nedir?
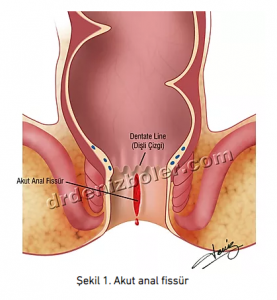
Makatta çeşitli nedenler ile oluşan yırtıklara anal fissür denir. Halk arasında makat çatlağı olarak da ifade edilir. (Şekil1)
Nedenleri:
- Sert dışkı
- Kabızlık ve dışkılama sırasında şiddetli ıkınma
- Kronik ishal
- Anüs ve çevresindeki inflamasyon (Crohn hastalığı veya diğer inflamatuar barsak hastalıkları)
- Normal doğum
- Anal ilişki
Daha nadir olarak;
- Anal kanser
- AIDS
- Verem (tüberküloz), sifiliz veya herpes (uçuk) gibi bulaşıcı hastalıklar
Belirtileri nelerdir?
- Dışkılama sırasında ve sonrasında şiddetli acıma
- Tuvalet kağıdına bulaşır tarzda pembe/kırmızı renkli kanama
- Makattan akıntı
- Kaşıntı
- Ele gelen küçük şişlik
Bu belirtilerden en sık görüleni şiddetli acımadır. Hastalar bunu cam parçası çıkarıyormuş gibi tarif eder. Yukarıda sayılan belirtilerden biri veya birkaçı farklı şiddette görülebilir.
Tanı:
Anorektal muayene genellikle tanı koymak için yeterlidir. Bazı durumlarda ise fleksibl sigmoidoskopi veya kolonoskopi (kalın barsağın içine ince bir kamera ile bakılması) gerekebilir çünkü anal bölgeyi ilgilendiren pek çok hastalık (hemoroidal hastalık, anal apse, anal kanser, iltihabi barsak hastalıkları, vb.) benzer belirtiler verebilir. Bazen anal fissür altta yatan ve daha farklı ve ciddi tedavi gerektiren başka bir hastalığın belirtisi olabilir. Bu nedenle hastanın detaylı değerlendirilmesi çok önemlidir.
Nasıl tedavi edilir?
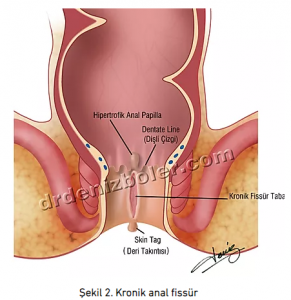
Tedavi seçimi yaparken yırtığın morfolojik özellikleri, hastanın beklentisi ve anatomik özellikleri dikkate alınır. Doktora başvurmakta geciken veya uygun tedavi edilmeyen hastalarda hastalık kronik bir hal alır. Yara tabanı beyazlaşır. Makatt ele bir et parçası (deri takıntısı) veya şişlik ele gelmeye başlar. Bazen hastalar dışkılama sırasında dışarı sarkan bir parçadan bahsederler. Bu hale gelmiş makat çatlağına kronik anal fissür denir (Şekil 2).
İlaç tedavisi: Erken fark edilen ve kronikleşmemiş yeni fissürlerde beslenme şekline dikkat edilmesi , dışkılama alışkanlığının düzenlenmesi ve düzenli ilaç tedavisi ile başarı oranı yüksektir. Tekrarlayan veya kronikleşmiş fissürlerde ise ilaçla tedavi şansı çok azalmakta diğer yöntemlerin kullanılması önerilmektedir.
Botoks uygulaması: Makat çevresindeki kasa botulinum toksini verilerek spazmları azaltmak ve kası gevşetmek için kullanılır. Etkisi kalıcı değildir.
Cerrahi (lateral internal sfinkterotomi): İlaç tedavisine cevap alınamıyorsa, hastalık kronikleştiyse veya hastanın şikayetleri ciddiyse ameliyat önerilir. Ameliyat ile makat çevresindeki iç kasın bir kısmı keserek spazmın ve ağrının giderilmesi hedeflenir. Kronik fissürlerde en etkili tedavi yöntemi cerrahidir. Bununla birlikte az da olsa geçici ve kalıcı gaz/dışkı kaçırma olasılığı söz konusudur.
Şekil 2. Kronik anal fissür
Tedavi edilmezse ne olur? (Komplikasyonlar nelerdir?)
- İyileşmeyen anal fissürler kronikleşir ve daha ileri tedaviler gerektirebilir.
- Nüks: İyileşme sağlansa bile tekrarlama ihtimali yüksektir.
- Yırtık ilerleyerek çevre kasları da etkileyebilir. Bu durumda ağrı şiddetlenir ve tedavi daha komplike hale gelir
- Yırtık tabanında enfeksiyon, perianal apseveya fistül oluşabilir.